Bahan Kontras merupakan senyawa-senyawa yang digunakan untuk meningkatkan visualisasi (visibility) struktur-struktur internal pada sebuah pencitraan diagnostic medik.
Bahan kontras dipakai pada pencitraan dengan sinar-X untuk meningkatkan daya attenuasi sinar-X (Bahan kontras positif) yang akan dibahas lebih luas disini atau menurunkan daya attenuasi sinar-X (bahan kontras negative dengan bahan dasar udara atau gas). Selain itu bahan kontras juga digunakan dalam pemeriksaan MRI (Magnetic Resonance Imaging), namun metode ini tidak didasarkan pada sinar-X tetapi mengubah sifat-sifat magnetic dari inti hidrogen yang menyerap bahan kontras tersebut. Bahan kontras MRI dengan sifat demikian adalah Gadolinium.
A. Sejarah
Penggunaan media kontras pada pemerikasaan radiologi bermula dari percobaan Tuffier pada tahun 1897, dimana dalam percobaannya ia memasukkan kawat kedalam ureter melalui keteter., sehingga terjadi bayangan ureter dalam radiograf. Percobaan selanjutnya yaitu dengan menggunakan kontras cair untuk menggambarkan anatomi dari traktus urinarius. Kontras tersebut diantaranya : koloid perak,bismut,natrium iodida,perak iodida, stronsium klorida, dan sebagainya. Berangsur-angsur metode tersebut mulai ditinggalkan karena menimbulkan komplikasi yang berbahaya. Infeksi, trauma jaringan, terjadinya emboli, dan deposit perak dalam ginjal merupakan akibat sampingan yang tidak bisa dihindari.
Berpijak dari pengalaman-pengalaman terdahulu kemudian para ahli radiologi sepakat untuk megadakan pembaharuan dalam pemakaian media kontras pada pemeriksaan radiologi. Dan pada tahun 1928 seorang ahli urologi, Dr.Moses Swick bekerjasama dengan Prof.Lichtwitz,Binz, Rath, dan Lichtenberg memperkenalkan penemuannya tentang media kontras iodium water-soluble yang digunakan dalam pemeriksaan urografi secara intravena. Media kotras yang berhasil disintesa, diantranya dalah :sodium iodopyridone-N-acetic acid yang disebut Urosectan-B (Iopax), dan sodium oidomethamate yang disebut Uroselectan-B (Neoiopax). Dari segi radiograf kedua macam media kotras tersebut memberikan hasil yang memuaskan, namun dari pasiennya masih menimbulkan efek yang merugikan, yaitu : mual dan muntah. Selanjutnya Dr.Swick dan kawan-kawan melanjutkan usahanya dengan mengembangkan Iodopyracet yang sementara waktu bisa menggantikan kedudukan Neoiopax dalam pemerikasaan Urografi intra vena.
Usaha mengembangkan media kontras pun terus berlanjut. Mulai pertengahan tahun 1950 semua jenis media kontras untuk pemakaian secara intravaskuler untuk pemakaian secara intravaskular mulai mengalami pergantian. Mulai periode ini media kontras intravaskular menggunakan molekul asam benzoat sebagai bahan dasarnya dengan mengikat tiga atom iodium. Dari hasil uji coba membuktikan bahwa media kontras jenis ini memiliki kelebihan dibanding dengan jenis media kontras sebelumnya. Jenis media kontras tersebut diantarannya ; acetrizoate dibuat tahun 1950, diatrizoate tahun 1954, metrizoate tahun 1961, iothalamate tahun 1962, iodamide tahun 1965 dan ioxithalamate tahun 1968. Akhirnya media kontras yang dapat pula digunakan secara intravaskular secara kontinyu terus mengalami penyempurnaan.
Dari hasil penelitian membuktikan bahwa ionisitas dan osmolalitas merupakan kunci utama terjadinya keracunan pada pasien. Kemudian mulai tahun 1969 dr.Torsten Almen mengembangkan jenis media kontras non-ionik dengan osmolalitas yang cukup rendah. Mula-mula ia mengadakan penelitian terhadap keluarga Metrizamide yang sebelumnya dipakai pada pemeriksaan mielografi. Dengan diciptakannya media kontras water soluble untuk pemeriksaaan mielografi, penggunaan secara intravaskular mulai dipelajari. Hasil akhir penelitian memberikan jalan yang terbaik untuk segala macam pemeriksaan radiologi yang menggunakan media kontras iodium non-ionik water-soluble secara intravaskular
Ada dua jenis bahan baku dasar dari bahan kontras positif yang digunakan dalam pemeriksaan dengan sinar-X yaitu barium dan iodium. Sebuah tipe bahan kontras lain yang sudah lama adalah Thorotrast dengan senyawa dasar thorium dioksida, tapi penggunaannya telah dihentikan karena terbukti bersifat karsinogen.
B. Barium sulfat
Bahan kontras barium sulfat, berbentuk bubuk putih yang tidak larut. Bubuk ini dicampur dengan air dan beberapa komponen tambahan lainnya untuk membuat campuran bahan kontras. Bahan ini umumnya hanya digunakan pada saluran pencernaan; biasanya ditelan atau diberikan sebagai enema. Setelah pemeriksaan, bahan ini akan keluar dari tubuh bersama dengan feces.
C. Bahan kontras Iodium
Bahan kontras iodium bisa terikat pada senyawa organik (non-ionik) atau sebuah senyawa ionic. Bahan-bahan ionic dibuat pertama kali dan masih banyak digunakan dengan tergantung pada pemeriksaan yang dimaksudkan. Bahan-bahan ionic memiliki profil efek samping yang lebih buruk. Senyawa-senyawa organik memiliki efek samping yang lebih sedikit karena tidak berdisosiasi dengan molekul-molekul komponen. Banyak dari efek samping yang diakibatkan oleh larutan hyperosmolar yang diinjeksikan, yaitu zat-zat ini membawa lebih banyak atom iodine per molekul. Semakin banyak iodine, maka daya attenuasi sinar-X bertambah. Ada banyak molekul yang berbeda. Media kontras yang berbasis iodium dapat larut dalam air dan tidak berbahaya bagi tubuh. Bahan-bahan kontras ini banyak dijual sebagai larutan cair jernih yang tidak berwarna. Konsentrasinya biasanya dinyatakan dalam mg I/ml. Bahan kontras teriodinasi modern bisa digunakan hampir di semua bagian tubuh. Kebanyakan diantaranya digunakan secara intravenous, tapi untuk berbagai tujuan juga bisa digunakan secara intraarterial, intrathecal (tulang belakang) dan intraabdominally – hampir pada seluruh rongga tubuh atau ruang yang potensial.
1. Bentuk dan Susunan Kimia
. Berdasarkan tahap-tahap perkembangannya, bentuk dan susunan kimia media kontras iodium dapat dibedakan menjadi :
a. Sebelum tahun 1950
Pada periode ini semua media kontras iodium bersifat ionik, dimana dalam susunan kimianya terdapat ikatan ion. Ion-ion penyusun media kontras tersebut terdiri dari ; kation dan anion. Adapun contoh bentuk-bentuk media kontras intravaskular yang disintesa sebelum tahun 1950 adalah sebagai berikut :

b. Pertengahan Tahun 1950
Mulai pertengahan tahun 1950 ditetapkan penggunaan bahan dasar molekul benzoat yang setiap molekulnya mengikat tiga atom iodium. Pada tahap ini perkembangan dibagi menjadi :
1). Bahan Kontras Ionik
Ion-ion penyusun media kontras terdiri dari kation (ion bermuatan positif) dan anion (ion bermuatan negatif). Kation terikat pada asam radikal (-COO-) rantai C1 cincin benzena. Kation juga memberikan karakteristik media kontras, dimana setiap jenis memberikan karakteristik yang berbeda satu sama lain. Ada beberapa macam kation yang digunakan dalam media kontras, di antaranya :
a). Sodium (Natrium)
Sifat sodium dalam media kontras adalah menurunkan kekentalan (viskositas), dan lebih sedikit menimbulkan reaksi anafilaksis karena dapat mengurangi mnuculnya zat histamin yang mengakibatkan reaksi alergis. Di lain pihak sodium bersifat lebih korosif terhadap sel endotelium dan parenkim organ tertentu, sehingga lebih toksik dari pada zat lain.
b). Meglumine ( NMG ; N-Methylglucamine)
Meglumine memiliki sifat toksik yang lebih kecil dibanding sodium, akan tetapi meglumine memberikan efek diuretik (mengurangi konsentrasi iodium dalam urin). Pada jenis asam dan konsentrasi yang sama meglumine lebih kecil menimbulkan kenaikan tekanan darah, bradikardia, dan konvulsi dibanding sodium.
c). Ethanolamine
Zat ini memiliki sifat yang tidak dimiliki oleh sodium maupub meglumine, yaitu tidak mempunyai sifat racun dan memiliki viskositas yang rendah, tetapi zat ini menimbulkan vasodilatasi yang cukup kuat.
Selain bahan tersebut diatas kadang-kadang pula digunakan kation dari calsium (Ca) dan magnesium (Mg).
Untuk memperoleh sifat media kontras yang dikehendaki pada pemeriksann radiologi tertentu biasanya dilakukan penggabungan antara beberapa jenis kation dalam satu jenis media kontras.
(1). Bahan Kontras Ionik Monomer
Bahan Kontras ionik manomer merupakan bentuk bahan kontras ionik yang memiliki satu buah cincin asam benzoat dalam satu molekul



(1). Bahan Kontras Ionik dimer
Merupakan media kontras ionik yang memiliki dua buah cincin asam benzoat dalam satu molekul. Salah satu contoh bentuk dan susunan kimia jenis bahan kontras ini adalah Ioxaglate (Hexabrix) yang merupakan media kontras ionik dimer pertama dibuat ;
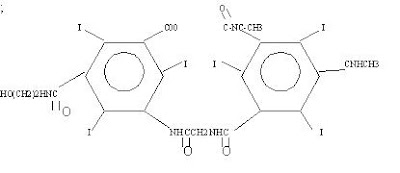
2). Bahan Kontras Non-ionik.
Du dalam susunan kimia media kontras non-ionik sudah tidak dijumpai lagi adanya ikatan ion antar atom penyusun molekul. Kalau dalam media kontras ionik terdapat dua partikel penyususn molekul (kation dan anion) maka dalam bahan kontras non-ionik hanya ada satu partikel penyusun molekul sehingga memiliki karakteristik tersendiri.
b). Bahan kontras Non-ionik Manomer
Bahan kontras ini berasal dari media kontras ionik monomer yang dibentuk dengan mengganti gugus karboksil oleh gugus radikal non-ionik yaitu amida (-CONH2).
2). Bahan Kontras Non-ionik Dimer
Pembentukan struktur kimia bahan kontras ini melalui proses penggantian pada gugus karboksil media kontras ionik dimer juga oleh gugus radikal non-ionik, yang pada kahir sisntesa menghasilkan perbandingan iodium terhadap partikel media kontras 6 : 1.
Bahan kontras iodium yang umum digunakan

Osmolalitas
Konsentrasi molekul yang secara aktif memberikan tekanan osmotik larutan, sehingga memberikan kemampuan suatu pelarut (air) melewati suatu membran. Dapat dinyatakan dengan milliosmol per liter (osmolaritas) atau milliosmol per kilogram Air (H2O) pada suhu 37oC (Osmolalitas).
Osmolalitas tidak dipengaruhi oleh ukuran partikel namun nilainya tergantung dari ; Jumlah partikel dan konsentrasi iodium. Bahan kontras ionik memiliki jumlah partikel lebih besar daripada bahan kontras non-ionik karena dalam media kontras ionik terdapat dua partikel (kation dan anion) sehingga osmolalitas dua kali lebih besar.

Efek Samping
Bahan Kontras iodium yang modern merupakan obat-obat yang aman; reaksi-reaksi berbahaya bisa terjadi tapi tidak umum. Efek samping utama dari radiokontras adalah reaksi anafilaktif dan nefropati .
Reaksi-Reaksi Anafilaktif
Reaksi-reaksi anafilaktif jarang terjadi (Karnegis dan Heinz, 1979 dkk., 1987; Greenberger dan Patterson, 1998), tapi bisa terjadi sebagai respon terhadap bahankontras yang disuntikkan atau yang diberikan lewat mulut dan rectal dan bahkan memperburuk pyelografi. Gejalanya mirip dengan reaksi-reaksi anafilaksis, tapi tidak diakibatkan oleh respon kekebalan yang diperantarai IgE. Pasien-pasien yang memiliki riwayat reaksi-reaksi kontras, berisiko tinggi untuk mengalami reaksi-reaksi anafilaktif (Greenberger dan Patterson, 1988; Lang dkk., 1993). Pengobatan dini dengan kortikosteroid telah terbukti dapat mengurangi kejadian reaksi-reaksi yang berbahaya (Lasser dkk., 1988; Greenberger dkk., 1985; Wittbrodt dan Spinler, 1994).
Reaksi-reaksi anafilaktif bisa mulai dari urticaria dan gatal-gatal, sampai bronchospasma dan edema facial dan laryngeal. Untuk kasus-kasus urtikaria yang sederhana dan gatal-gatal, Benadryl (diphenhydramine) lewat mulut atau IV (intravenous) bisa diberikan. Untuk reaksi-reaksi yang lebih parah, antara lain bronchospasma dan edema leher atau wajah dapat diberikan inhaler albuterol, atau epinefrin IV atau subcutaneous, ditambah diphenhydramine mungkin diperlukan. Jika respirasi terganggu, saluran udara harus dibebaskan .
Nefropati yang Ditimbulkan oleh Medium Kontras
Nefropati oleh media kontras dapat ditimbulkan baik oleh peningkatan kreatinin darah lebih besar dari 25% atau peningkatan mutlak kreatinin darah yang mencapai 0,5 mg/dL. Ada tiga faktor yang terkait dengan meningkatnya risiko nefropati yang dipengaruhi oleh medium kontras, yaitu: gangguan ginjal sebelumnya (seperti penurunan kadar kreatinin < 60 mL/menit (1.00 mL/detik), diabetes yang telah ada sebelumnya, dan volume intravascular yang berkurang (McCullough, 1997); Scanlon dkk., 1999). Osmolalitas bahan kontras diyakini sangat berperan dalam nefropati. Idealnya, bahan kontras harus isoosmolar terhadap darah. Bahan kontras beriodium yang modern biasanya nonionic, tipe-tipe ionic yang terdahulu biasa menyebabkan efek yang lebih berbahaya dan tidak digunakan lagi. Untuk meminimalisir risiko terjadinya nefropati akibat medium kontras, maka berbagai tindakan bisa dilakukan yang kesemuanya telah dianalisis dalam sebuah meta-analisis yaitu : 1. Dosis media kontras harus diupayakan serendah mungkin, meski masih mampu ditmabhkan untuk melakukan pemeriksaan . 2. Bahan kontras bersifat non ionic 3. Media kontras yang nonionic dan iso-osmolar. Salah satu percobaan terkontrol acak menemukan bahwa sebuah bahan kontras nonionic iso-osmolar lebih baik dibanding media kontras non-ionik low-osmolar. 4. Hydrasi cairan intravenous dengan larutan garam. Masih ada pertentangan tentang cara yang paling efektif untuk hidrasi cairan intravenous. Salah satu metode adalah 1 mg/kg per jam selama 6-12 jam sebelum dan setelah pemberian kontras. 5. Hidrasi fluida intravenous dengan larutan garam ditambah sodium bikarbonat. Sebagai sebuah alternatif bagi hydrasi intravenous dengan larutan garam biasa, pemberian sodium bikarbonat 3 mL/kg per jam selama 1 jam sebelumnya, diikuti dengan 1 mL/kg per jam selama 6 jam setelah pemberian bahan kontras diketahui lebih baik ketimbang larutan garam biasa pada salah satu percobaan terkontrol acak. Ini selanjutnya didukung dengan sebuah percobaan terkontrol acak multi-senter, yang juga menunjukkan bahwa hydrasi intravenous dengan sodium bikarbonat lebih baik terhadap 0,9% larutan garam normal. Efek renoprotektif dari bikarbonat dianggap diakibatkan oleh alkalinisasi urin, yang menciptakan sebuah lingkungan yang lebih rentan terhadap pembentukan radikal bebas yang berbahaya. 6. N-asetilcystein (NAC). NAC, 600 mg secara oral dua kali sehari, pada hari sebelum selama prosedur jika pelepasan kreatinin diperkirakan lebih kecil dari 60 mL/menit (1,00 mL/detik). Sebuah percobaan terkontrol acak menemukan dosis NAC yang lebih tinggi (1200 mg IV bolus dan 1200 mg secara oral dua kali sehari selama 2 hari) dapat membantu (pengurangan risiko relatif sebesar 74%) pasien yang menerima angioplasty koroner dengan volume kontras yang lebih tinggi. Beberapa penelitian terbaru menunjukkan bahwa N-asetilcystein melindungi ginjal dari efek toksik bahan kontras (Gleeson & Bulugahapitiya 2004). Efek ini, tidak merata, beberapa peneliti (seperti Hoffman dkk., 2004) telah mengklaim bahwa efek ini diakibatkan oleh gangguan dengan uji laboratorium kreatinin itu sendiri. Ini didukung oleh kurangnya korelasi antara kadar-kadar kreatinin dan kadar cystatin C. Agen-agen farmakologis lain, seperti furosemida, mannitol, theophylline, aminophylline, dopamine, dan atrial natriuretic peptide telah dicoba, tapi belum ada efek menguntungkan atau justru memiliki efek yang membahayakan (Solomon dkk., 1994; Abizaid dkk., 1999). Reaksi Kemotoksik Pasien yang memiliki kelainan pada kelenjar gondok sering mengalami reaksi kemotoksik setelah menjalani pemeriksaan dengan bahan kontras. Sebenarnya atom iodium yang terikat kuat dalam senyawa bahan kontras tidak memberikan pengaruh yang besar. Ia hanya sensitif terhadap ion iodida bebas yang sedikit banyak terdapat dalam bahan kontras. Kenaikan intake iodida inilah yang menyebabkan tirotoksikosis. Kontribusi makanan-laut dan alergi-alergi lain Disini harus ditekankan bahwa dugaan tentang “alergi” makanan laut, yang seringkali lebih didasarkan pada mitos dibanding fakta, bukanlah sebuah kontraindikasi yang cukup terhadap penggunaan bahan kontras beriodum. Sebuah hubungan antara kadar iodium dalam makanan laut dan alergi akibat makanan laut merupakan bagian dari bidang medis. Meski kadar iodine dalam makanan laut lebih tinggi dibanding pada makanan non-laut, namun konsumsi yang terakhir ini melebihi yang pertama dan tidak ada bukti yang menunjukkan bahwa kandungan iodine makanan laut terkait dengan reaksi-reaksi terhadap makanan-laut (Coakley dan Panicek, 1997). Data yang ada menunjukkan alergi akibat makanan laut dapat meningkatkan risiko sebuah reaksi yang diperantarai bahan kontras dengan jumlah yang kira-kira sama seperti alergi terhadap buah atau sama dengan yang menyebabkan asma (Shehadi, 1975). Dengan kata lain, lebih dari 85% pasien yang mengalami alergi makanan-laut tidak akan memiliki reaksi yang berbahaya terhadap kontras beriodium (Coakley dan Panicek, 1997). Terakhir, tidak ada bukti yang menunjukkan bahwa reaksi-reaksi kulit yang berbahaya terhadap antiseptic-antiseptik topikal yang mengandung iodium (seperti betadin, povidin) yang banyak hubungannya dengan pemberian bahan kontras IV (Coakley dan Panicek, 1997; can Ketel dan van den Berg, 1990).
Gadolinium
Gadolinium adalah unsur kimia yang dalam tabel sistem periodik memiliki simbol Gd dengan nomor atom 64. Gadolinium menjadi superconductive dibawah suatu temperatur kritis1.083 K. Dan merupakan strongly magnetic pada suhu ruang, dan menunjukkan sifat ferromagnetic dibawah suhu ruang.
Gadolinium memperlihatkan efek magnetocaloric yaitu peningkatan temperature ketika berada dalam medan magnet dan menurun ketika meninggalkan medan magnet. Diakrenakan sifat paramagnetiknya larutan organic gadolinium kompleks dan senyawa gadolinium digunakan secara intravenous sebagai bahan kontras untuk keperluan pencitraan medis magnetic resonance imaging (MRI) . Kontras gambar yang dihasilkan Gadolinium pada MRI dipengaruhi oleh perubahan variasi T1 dan T2 jaringan. Nilai T1 dan T2 diubah oleh perubahan jumlah fluktuasi medan magnet dekat sebuah inti. Medan paramagnetik oleh gadolinium menghasilkan banyak osilasi medan . Pada umumnya kontras gambar pada MRI diperoleh oleh satu jaringan yang memiliki afinitas yang lebih tinggi (gaya tarik menarik) atau vaskularisasi yang lebih banyak dibandingkan jaringan lain. Sebagai contoh tumor memiliki Gd uptake yang lebih besar dibandingkan jaringan disekitarnya menyebabkan T1 tumor lebih singkat sehinga signal yang dihasilkan lebih kuat.
Disamping MRI, gadolinium (Gd) juga digunakan dalam teknik pencitraan lain. Pada pemeriksaan dengan sinar-X, gadolinium terdapat dalam lapisan phosphor terdapat dalam suatu polymer matrix pada detector. Terbium-doped gadolinium oxysulfide (Gd2O2S: Tb) pada lapisan phosphor mengubah sinar-X menjadi cahaya nampak. Gd dapat memancarkan cahaya dengan panjang gelombang 540nm (spektrum cahaya hijau = 520 – 570nm), yang bermanfaaat pada penggunaan dalam photographic film.
Gadolinium oxyorthosilicate (GSOadalah sebuah kristal tunggal yang digunakan sebagai scintillator pada peralatan pencitraan medis seperti Positron Emission Tomography (PET). scintillator lain yang terbaru untuk mendeteksi neutron adalah cerium-doped gadolinium orthosilicate (GSO - Gd2SiO5:Ce).
Di masa yang akan datang, gadolinium ethyl sulfate, yang memiliki karakteristik noise yang sangat rendah, dapat digunakan dalam masers. Selanjutnya gadolinium's high magnetic movement dan low Curie temperature (yang hanya pada suhu ruang) merupakan aplikasi komponen magnetic untuk menindera panas dan dingin.Menyebabkan extremely high neutron cross-section of gadolinium, elemen ini sanagt efektif digunakan pada neutron radiography.